Las patologías articulares se encuentran entre las más comunes entre todos los trastornos del sistema musculoesquelético. Las enfermedades inflamatorias y no inflamatorias empeoran significativamente la calidad de vida humana y en muchos casos causan discapacidad. Una de las enfermedades más comunes es la osteoartritis de la articulación de la rodilla. Los síntomas de la patología son más agudos y requieren asistencia calificada.
Causas de la enfermedad
En medicina, la enfermedad también se llama osteoartritis, gonartrosis, osteoartritis deformante (DOA). La artrosis es un nombre generalizado para todas las enfermedades degenerativas-distróficas de las articulaciones articulares e intervertebrales. La violación en el área de la articulación de la rodilla se llama gonartrosis.
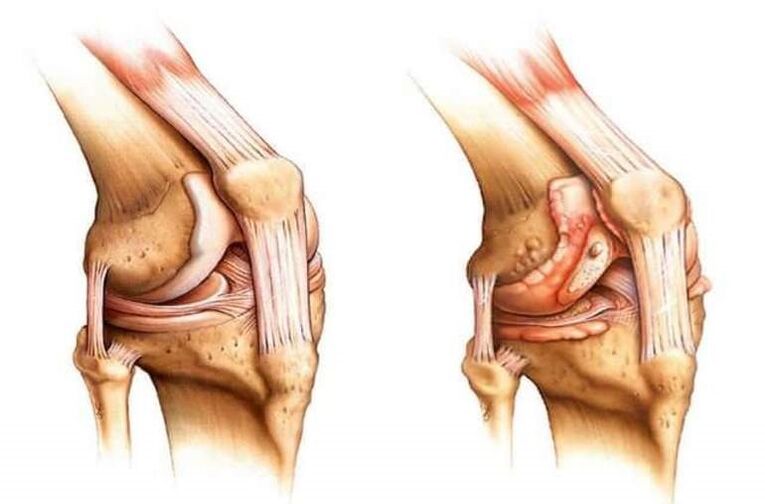
Se caracteriza por daño al cartílago en la articulación de la rodilla.
La patología consiste en cambios degenerativos-distróficos en el tejido óseo y cartilaginoso, caracterizados por un adelgazamiento gradual del cartílago en la articulación articular y la formación paralela de crecimientos óseos.
Esto se convierte en la respuesta del cuerpo a la fricción y al aumento de la presión. Las causas más probables de los síntomas de la gonartrosis de la articulación de la rodilla son las siguientes:
- Lesiones traumáticas de formas leves y graves con movilidad reducida de la articulación articular durante un período prolongado. La ruptura de ligamentos o hematomas severos a menudo provoca el desarrollo de un proceso inflamatorio, que como resultado provoca la aparición de síntomas de gonartrosis.
- Intervención quirúrgica en la articulación de la rodilla con el fin de eliminar cualquier defecto o cuerpo extraño.
- Actividad física prolongada y excesiva de forma continua. Esto puede deberse a deportes profesionales o especialidad. La tensión constante en el área de conexión conduce a un adelgazamiento gradual del cartílago, lo que afecta negativamente a todo el sistema musculoesquelético.
- Bursitis aguda con desarrollo de inflamación purulenta en la cavidad articular. Como regla general, es difícil deshacerse de una patología de este tipo de forma conservadora, por lo que los médicos recurren a una intervención quirúrgica menor, que afecta negativamente al tejido del cartílago.
- Artritis de diversas formas y gravedad. En este caso, el proceso inflamatorio es pronunciado, continúa con un fuerte aumento de la temperatura y conduce al desarrollo de artrosis después de un cierto período de tiempo.
- La gota también conduce a menudo a patología del cartílago con manifestaciones clínicas graves y deformidad de la unión articular.
- Inmunidad debilitada, que provoca una resolución gradual del tejido óseo y cartilaginoso debido a la incapacidad del cuerpo para hacer frente a la patología.
- Los malos hábitos (abuso de alcohol, tabaquismo) a menudo se convierten en un factor predisponente para la aparición de signos de patología.
- Enfermedades autoinmunes graves.
- Patologías virales y catarrales frecuentes que provocan un proceso inflamatorio y el desarrollo de cambios degenerativos-distróficos.
- El exceso de peso y la obesidad severa también causan una violación, ya que cada kilogramo adicional aumenta la carga en las articulaciones articulares en 10 veces, lo que sin duda afectará el tejido del cartílago.
Vale la pena señalar que todas estas razones a menudo provocan un tipo secundario de violación. También hay una primaria, que se diferencia en que la enfermedad se convierte en una consecuencia del proceso natural de envejecimiento del cuerpo. El tejido óseo y cartilaginoso se desgasta, lo que aumenta la fricción y el estrés. El resultado es la gonartrosis.
Variedades de patología.
Hay varios tipos de condiciones patológicas, cada una de las cuales tiene sus propias características. Dependiendo de cómo se vea afectada la articulación, se distinguen los siguientes tipos de trastornos:
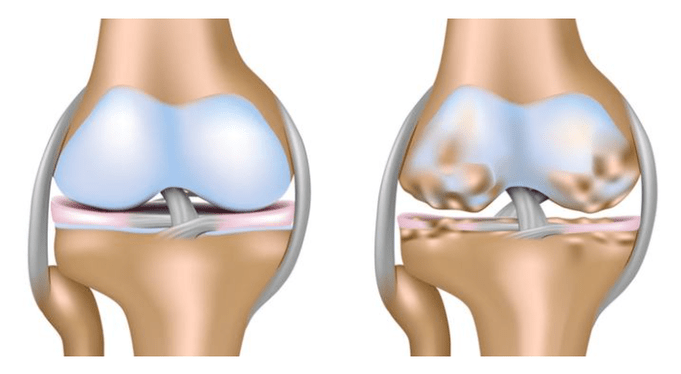
- El lado derecho se caracteriza por la aparición de cambios en el tejido cartilaginoso del lado derecho. Como regla general, se convierte en la etapa inicial de la enfermedad.
- Los signos de gonartrosis del lado izquierdo de la articulación de la rodilla por la naturaleza del cuadro clínico no difieren del lado derecho. Pero se observa que este tipo a menudo se desarrolla en pacientes con sobrepeso.
- Bilateral se refiere a formas graves, afecta a todo el cartílago y se caracteriza por dolor intenso.
Se observa que el último tipo se observa con mayor frecuencia en pacientes de edad avanzada con daño tisular primario. Dependiendo del curso del proceso patológico, se distinguen tipos agudos y crónicos. El primero se caracteriza por una progresión rápida y el desarrollo de complicaciones, el segundo avanza lentamente, es posible que no moleste al paciente durante varios años.
Cuadro clinico
Los signos de gonartrosis de la articulación de la rodilla y sus síntomas dependen en gran medida del grado de daño de la articulación. Actualmente, hay varias etapas del proceso patológico, cada una de las cuales tiene sus propias manifestaciones clínicas:

- La etapa inicial se caracteriza por la ausencia de síntomas pronunciados y la incapacidad de reconocer visualmente la patología. El paciente se cansa más de lo habitual, pero lo descarta como exceso de trabajo o aumento de la carga de trabajo. Se vuelve letárgico, somnoliento y el rendimiento se reduce drásticamente. Algunos pacientes tienen una leve rigidez en la articulación enferma cuando se mueven, especialmente por la mañana. Sin embargo, a menudo no prestan atención a esto y no recurren a un especialista. Si en esta etapa se toma una radiografía de la articulación, se puede notar un estrechamiento del espacio articular, lo que provoca una violación.
- En la siguiente etapa, la incomodidad y la rigidez no desaparecen, sino que solo aumentan. Con una carga ligera y corta, el paciente desarrolla un dolor intenso en la rodilla, que desaparece solo después de un descanso prolongado. En algunos casos, la articulación se hincha y esta hinchazón desaparece por la noche, pero reaparece durante el día. Dado que la presión sobre el tejido cartilaginoso aumenta debido a su agotamiento, el paciente a menudo escucha un crujido característico durante los movimientos. La función de flexión también se ve afectada, ya que el paciente no puede doblar completamente la extremidad. En esta etapa, los pacientes suelen acudir a un especialista.
- La tercera etapa es la más grave y se caracteriza por un síndrome de dolor pronunciado que acompaña al paciente no solo durante el ejercicio, sino también en reposo. En casos severos, el dolor no deja a una persona ni siquiera por la noche, lo que empeora significativamente su condición. La hinchazón en esta etapa se observa constantemente. En la bolsa de la articulación, la cantidad de líquido sinovial se reduce drásticamente, lo que aumenta la carga y aumenta la fricción en la articulación.
- La etapa inicial se caracteriza por la ausencia de síntomas pronunciados y la incapacidad de reconocer visualmente la patología. El paciente se cansa más de lo habitual, pero lo descarta como exceso de trabajo o aumento de la carga de trabajo. Se vuelve letárgico, somnoliento y el rendimiento se reduce drásticamente. Algunos pacientes tienen una leve rigidez en la articulación enferma cuando se mueven, especialmente por la mañana. Sin embargo, a menudo no prestan atención a esto y no recurren a un especialista. Si en esta etapa se toma una radiografía de la articulación, se puede notar un estrechamiento del espacio articular, lo que provoca una violación.
- En la siguiente etapa, la incomodidad y la rigidez no desaparecen, sino que solo aumentan. Con una carga ligera y corta, el paciente desarrolla un dolor intenso en la rodilla, que desaparece solo después de un descanso prolongado. En algunos casos, la articulación se hincha y esta hinchazón desaparece por la noche, pero reaparece durante el día. Dado que la presión sobre el tejido cartilaginoso aumenta debido a su agotamiento, el paciente a menudo escucha un crujido característico durante los movimientos. La función de flexión también se ve afectada, ya que el paciente no puede doblar completamente la extremidad. En esta etapa, los pacientes suelen acudir a un especialista.
- La tercera etapa es la más grave y se caracteriza por un síndrome de dolor pronunciado que acompaña al paciente no solo durante el ejercicio, sino también en reposo. En casos severos, el dolor no deja a una persona ni siquiera por la noche, lo que empeora significativamente su condición. La hinchazón en esta etapa se observa constantemente. En la bolsa de la articulación, la cantidad de líquido sinovial se reduce drásticamente, lo que aumenta la carga y aumenta la fricción en la articulación.
Como regla general, el dolor perturba el sueño del paciente, se vuelve irritable y siente fatiga constante. El apetito se debilita o desaparece por completo, lo que provoca un deterioro en el trabajo de los sistemas digestivo y cardiovascular.
La falta de sueño normal a menudo conduce a una crisis nerviosa, especialmente en pacientes de edad avanzada o jóvenes que se dedican a un trabajo físico intenso. El deterioro de la memoria y la disminución de la concentración de la atención también se convierten en el resultado del descanso insuficiente del paciente.
Por lo general, la patología procede sin temperatura, pero en etapas avanzadas, cuando el cartílago está completamente destruido, aumenta la fricción de los huesos y la presión entre ellos, lo que provoca el proceso inflamatorio.
El cuerpo trata de restablecer el equilibrio y reducir la carga en la conexión. Es por esta razón que se desarrollan osteofitos o crecimientos óseos en la articulación. Se convierten en la causa de la deformación en las etapas avanzadas del proceso patológico.
La complicación más peligrosa de tales violaciones será la inmovilización completa del paciente y la discapacidad. Como regla, esto sucede en ausencia de un tratamiento adecuado o ignorando los síntomas de la osteoartritis de la rodilla durante un período prolongado.
Métodos de diagnóstico
Para diagnosticar con precisión, el médico sugiere que el paciente se someta a un examen completo. Esto es necesario no solo para identificar la causa, sino también para la correcta selección de los medicamentos necesarios para la terapia. El primer paso será entrevistar al paciente e identificar las causas probables. El estilo de vida, las actividades profesionales y los hábitos juegan un papel especial. El siguiente paso será examinar la extremidad enferma y determinar el grado de daño.
Si no hay signos visibles de patología, la enfermedad se encuentra en una etapa temprana. El siguiente paso será recoger una anamnesis e identificar patologías crónicas que puedan convertirse en un factor predisponente. Después de eso, el paciente dona sangre para pruebas de laboratorio. La detección de rastros de inflamación en forma de un aumento del nivel de leucocitos sugiere que algún proceso causó el desarrollo del trastorno.
Un momento obligatorio en el diagnóstico será un examen de rayos X para determinar con precisión el grado de gonartrosis. La imagen suele mostrar áreas de destrucción completa del cartílago, así como la cantidad de osteofitos y su ubicación. Esto ayuda a aclarar el diagnóstico presuntivo y prescribir el tratamiento adecuado.
A veces es imposible ver la imagen exacta y el grado de daño de la articulación en una radiografía. En este caso, se recomienda someterse a un examen de ultrasonido de la articulación.
En casos extremos, se prescribe al paciente que se someta a una tomografía computarizada. Esto suele ser suficiente para obtener una imagen completa de la enfermedad.
Terapia medica
El tratamiento conservador de la condición patológica solo es posible en las etapas 1 y 2, cuando aún no ha comenzado la formación de osteofitos. La terapia está dirigida principalmente a ralentizar la destrucción del cartílago y su restauración. El esquema clásico implica el uso de los siguientes medicamentos:
- Medios del grupo de analgésicos que ayudan a aliviar el dolor. Permita que el paciente se sienta mejor, mejore el sueño nocturno. En un hospital, las inyecciones son efectivas, las cuales se realizan de 1 a 3 veces al día bajo la supervisión de un especialista. No se recomienda usar fondos durante mucho tiempo, ya que no afectan el curso del proceso patológico, sino que solo alivian el dolor agudo.
- Fármacos anti-inflamatorios no esteroideos. Los medios están disponibles en forma de tabletas e inyectables, no solo pueden eliminar el dolor agudo, sino también ralentizar la progresión de la patología, aliviar la fiebre y la hinchazón locales y mejorar la función motora. Con la ingesta regular durante 7-10 días, se observa una concentración constante de los componentes activos del medicamento en la sangre del paciente, lo que garantiza una acción prolongada. No se recomienda tomar medicamentos durante mucho tiempo, ya que a menudo afectan negativamente el sistema digestivo. Por esta razón, no deben ser tomados por pacientes con úlceras pépticas graves u otros trastornos.
- Los condroprotectores ayudan a restaurar el cartílago de la articulación afectada y aumentan la cantidad de líquido sinovial. Como regla general, tales medicamentos contienen glucosamina y condroitina. Se recomienda tomarlos durante mucho tiempo. Por lo general, se prescribe un curso de 8 a 12 semanas con visitas regulares a un especialista para detectar mejoras. Una recepción más larga es posible con indicaciones claras.
- Glucocorticoides. Se utilizan para tratar casos avanzados cuando el síndrome de dolor no se elimina por medios convencionales. Ayuda a aliviar la hinchazón y reducir el dolor. Se permite su uso solo en un hospital en forma de inyecciones intramusculares o intravenosas.
- Fármacos anti-inflamatorios no esteroideos. Los medios están disponibles en forma de tabletas e inyectables, no solo pueden eliminar el dolor agudo, sino también ralentizar la progresión de la patología, aliviar la fiebre y la hinchazón locales y mejorar la función motora. Con la ingesta regular durante 7-10 días, se observa una concentración constante de los componentes activos del medicamento en la sangre del paciente, lo que garantiza una acción prolongada. No se recomienda tomar medicamentos durante mucho tiempo, ya que a menudo afectan negativamente el sistema digestivo. Por esta razón, no deben ser tomados por pacientes con úlceras pépticas graves u otros trastornos.
- Los condroprotectores ayudan a restaurar el cartílago de la articulación afectada y aumentan la cantidad de líquido sinovial. Como regla general, tales medicamentos contienen glucosamina y condroitina. Se recomienda tomarlos durante mucho tiempo. Por lo general, se prescribe un curso de 8 a 12 semanas con visitas regulares a un especialista para detectar mejoras. Una recepción más larga es posible con indicaciones claras.
- Glucocorticoides. Se utilizan para tratar casos avanzados cuando el síndrome de dolor no se elimina por medios convencionales. Ayuda a aliviar la hinchazón y reducir el dolor. Se permite su uso solo en un hospital en forma de inyecciones intramusculares o intravenosas.
Además de dichos fondos, al paciente se le prescribe un curso con un agente externo en forma de ungüento, crema o gel. La última opción es la más preferible porque penetra rápidamente en la cavidad articular y tiene un efecto terapéutico. Se permite su uso dentro de los 14 días. No se recomienda extender el curso por su cuenta, ya que aumenta el riesgo de complicaciones.
En los casos más severos, el paciente es inyectado directamente en la cavidad articular. Puede manejar analgésicos convencionales, pero el mejor efecto terapéutico se logra con la introducción de preparaciones de ácido hialurónico. Las inyecciones se realizan 1 vez en 7 días. Para la eliminación completa del dolor, bastan 3-5 inyecciones. Después de dicha terapia, el efecto persiste durante 6 meses. El paciente tiene la capacidad de moverse normalmente y el síndrome de dolor desaparece casi por completo.
Si ninguno de los métodos da el resultado esperado y la condición del paciente empeora, se realiza una operación quirúrgica para reemplazar la articulación con una prótesis. Reemplace toda la junta o sus partes individuales. Suele estar indicado para la artrosis, provocada por una lesión grave en la rodilla. La operación se realiza bajo anestesia general y el período de recuperación es bastante largo y difícil.
La gonartrosis es una patología degenerativa-distrófica grave que, si no se trata adecuadamente, conduce a la discapacidad del paciente. Se recomienda que consulte inmediatamente a un médico cuando aparezcan los primeros signos de una violación.
















































